بسیاری از ما وقتی اسم «فلج اطفال» را میشنویم، تصویری از کودکانی با پاهای ضعیف یا معلول در ذهنمان نقش میبندد. اما آیا میدانیم این بیماری دقیقاً چیست؟ چگونه منتقل میشود؟ چرا بعضی کودکان دچار فلج میشوند و برخی دیگر بدون علامت؟ و مهمتر از همه، چگونه میتوان از آن پیشگیری کرد؟
در گذشته فلج اطفال جزو بیماریهای ترسناک بود؛ چون کودکان سالم میتوانستند ظرف چند روز به فلج دائم دچار شوند. اما امروز به کمک واکسیناسیون (و افزایش آگاهی عمومی) بسیاری از کشورها این بیماری را تقریباً ریشهکن کردهاند. با این حال، اطلاعات درست و علمی دربارهٔ فلج اطفال — حتی برای افراد عادی با تحصیلات دیپلم — مهم است، مخصوصاً اگر در سفر باشیم یا با کودکی مواجه شویم که واکسینه نشده.
در این جا، با زبانی ساده و قابل فهم برای عامه، همهٔ نکات مهم دربارهٔ فلج اطفال را شرح میدهیم: از ماهیت ویروس گرفته تا روش انتقال، علائم، درمان و پیشگیری.
فلج اطفال چیست؟
فلج اطفال (Poliomyelitis یا Polio) یک بیماری ویروسی است که توسط پولیوویروس ایجاد میشود. این ویروس متعلق به خانوادهٔ Picornaviridae و گروه انتروویروسها است.
پولیوویروس معمولاً وارد دستگاه گوارش میشود، در آنجا تکثیر مییابد و سپس — در تعداد کمی از افراد — به سیستم عصبی مرکزی (مغز یا نخاع) راه مییابد و میتواند باعث فلج شود.
یک نکته مهم: اغلب کسانی که به ویروس مواجه میشوند، هیچ علامتی ندارند یا فقط علائم خفیف شبیه سرماخوردگی دارند، و ممکن است اصلاً متوجه بیماری نشوند.
ویروس فلج اطفال و انواع آن
پولیوویروس سه نوع اصلی دارد: نوع ۱، نوع ۲ و نوع ۳.
نوع ۱ (PV-1) بیشترین خطر را برای ایجاد فلج دارد و بیشتر موارد فلج شدید به این نوع تعلق دارد.
نوع ۲ و ۳ در بسیاری از کشورها ریشهکن شدهاند یا بهشدت کاهش یافتهاند.
ویروس تنها انسان را مبتلا میکند — یعنی هیچ حیوانی مخزن دائمی ندارد. این ویژگی باعث شده است که هدف «ریشهکن کردن کامل» فلج اطفال از زمین ممکن باشد.
چگونه ویروس منتقل میشود؟
مسیر اصلی انتقال ویروس، مسیر دهانی–مدفوعی است: یعنی شخص ویروس را از طریق دهان (مثلاً نوشیدن آب یا خوردن غذای آلوده)، یا تماس با دست/وسایل آلوده، وارد بدن میکند.
ویروس پس از ورود به دستگاه گوارش، در روده تکثیر مییابد. در حالت غالب، ویروس در روده میماند و باعث علامت خاصی نمیشود؛ اما فرد میتواند ویروس را دفع کند و به دیگران منتقل نماید.
در تعداد کمی از موارد، ویروس وارد خون شده و سپس به سیستم عصبی مرکزی نفوذ میکند؛ آنگاه خطر فلج وجود دارد.
چه کسانی بیشتر در معرض خطرند؟
بچهها بهویژه سن کمتر از ۵ سال، افراد با واکسیناسیون ناقص، و کسانی که در مناطق با بهداشت نامناسب زندگی میکنند، بیشتر در معرض ابتلا هستند.
اگر یک کودک ناقل بدون علامت در خانواده یا جامعه باشد، احتمال انتقال به دیگر کودکان افزایش مییابد. پس واکسیناسیون همه کودکان اهمیت زیادی دارد.
انواع بالینی بیماری
بسته به اینکه ویروس تا چه حد سیستم عصبی را درگیر کرده باشد، فلج اطفال ممکن است به چند شکل دیده شود:
برخی افراد هیچ علامتی ندارند — یعنی ناقل «ساکت».
برخی دچار علائم خفیف شبیه: تب، سردرد، گلودرد، ضعف موقت — که معمولاً طی چند روز برطرف میشوند.
برخی دچار مننژیت ویروسی (غیرفلجی) میشوند: یعنی التهاب پردههای مغز/ نخاع — با تب، سردرد، سفتی گردن. این حالت معمولاً بدون فلج پایدار بهبود مییابد.
و برخی — البته درصد بسیار کم (< ۱٪) — دچار فلج واقعی میشوند.
فلج اغلب غیرقرینه است: یعنی ممکن است فقط یک پا یا یک بازو فلج شود، نه لزوماً هر دو طرف.
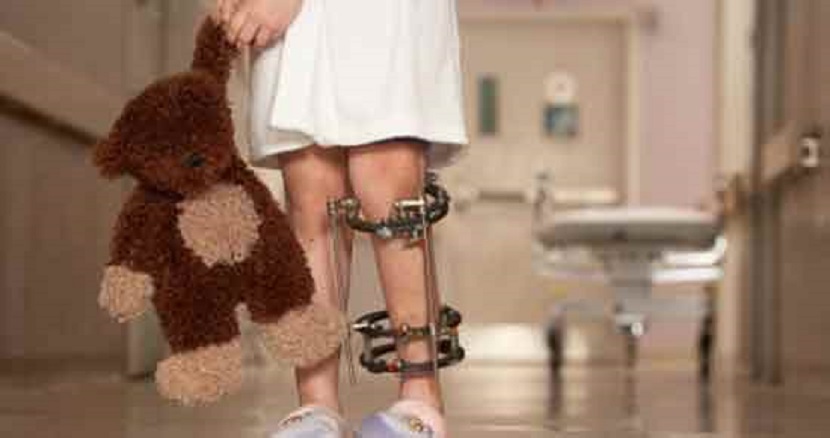
چرا فلج رخ میدهد؟
وقتی ویروس پولیو وارد بدن شود و به نخاع یا ساقه مغز برسد، سلولهای عصبی حرکتی (Motor neurons) را — که فرمان حرکت عضلات را صادر میکنند — تخریب میکند. در این حالت «عضله سالم است، اما فرمانده آن آسیب دیده»؛ نتیجه: عضله کار نمیکند و فلج ایجاد میشود.
اگر آسیب خفیف باشد، ممکن است بخشی از عملکرد برگردد؛ اما اگر عصبی بهطور جدی از بین رفته باشد، فلج ممکن است دائمی شود.
علائم فلج اطفال
در مواردی که فلج رخ میدهد، علائم ممکن است شامل موارد زیر باشد:
- ضعف یا از کار افتادن ناگهانی یک پا یا بازو
- درد عضلانی شدید
- ناتوانی در ایستادن، راه رفتن یا بلند کردن اشیاء
گاهی مشکلات بلع یا تنفس (در فلج شدید) فلج معمولاً سریع شروع میشود — طی ۲ تا ۳ روز به اوج میرسد.
عوارض بلندمدت: اگر فلج بهموقع درمان و فیزیوتراپی نشود یا پس از فلج، مراقبت مناسب نباشد، ممکن است عوارض زیر بروز کنند:
- کوتاهی یا کجی اندام
- ناهنجاری در رشد استخوان یا عضله
- ضعف دائمی عضلات
- مشکلات تنفسی یا بلع (در نوع شدید)
- خستگی مزمن و کاهش کیفیت زندگی
در تجربه بالینی بسیاری از جراحان ارتوپدی — مثلاً فردی مانند دکتر افشاریان، جراح ارتوپدی — کودکان فلجشدهای دیدهاند که در نوجوانی یا بزرگسالی نیازمند جراحی اصلاحی یا بریس بودهاند تا راه رفتن بهتر شود.
تشخیص فلج اطفال
برای تشخیص:
- آزمایش مدفوع یا ترشحات گلو برای یافتن ویروس (PCR یا کشت ویروس)
- معاینه بالینی و عصبی
- در صورت لزوم، نوار عصبی-عضلانی (EMG)
- بررسی سابقه واکسیناسیون
تشخیص زودهنگام مهم است، مخصوصاً در مناطقی که ممکن است ویروس گردش داشته باشد.

درمان فلج اطفال
از آنجا که این بیماری ویروسی است، آنتیبیوتیک نقشی ندارد. درمان بیشتر حمایتی و علامتی است:
- کنترل تب و درد
- تامین مایعات و تغذیه مناسب
- فیزیوتراپی زودهنگام برای حفظ و تقویت عضلات
- مراقبت تنفسی در صورت نیاز
- استفاده از وسایل کمکی (بریس، واکر) در صورت فلج اندام
در بلندمدت، گاهی جراحی اصلاحی برای اصلاح انحراف یا ناهنجاریهای اندام لازم است — بر اساس نظر برخی جراحان ارتوپدی مانند دکتر افشاریان،
- واکسیناسیون: مهمترین و مؤثرترین روش پیشگیری
- بزرگترین پیشرفت بشر علیه فلج اطفال، تولید واکسن است.
دو نوع واکسن اصلی استفاده میشود:
- واکسن خوراکی (OPV) — به صورت قطره؛ بسیار موثر در قطع انتقال ویروس در جامعه.
- واکسن تزریقی غیرفعال (IPV) — بیخطر و مناسب در کشورهایی که گردش ویروس ندارند.
با واکسینه کردن کامل کودکان (چند دُز در زمانبندی مناسب) میتوان از ابتلای آنها و گسترش ویروس در جامعه جلوگیری کرد.
حتی اگر ویروس در جایی وجود داشته باشد، سطح بالای ایمنی در جامعه — به دلیل واکسیناسیون گسترده — میتواند مانع از بروز اپیدمی شود.
آیا فلج اطفال ریشهکن شده است؟
در بسیاری از کشورهای جهان — بهویژه کشورهای توسعهیافته — فلج اطفال تقریباً از بین رفته است. با این حال در برخی مناطق هنوز گزارشهایی وجود دارد و گردش ویروس ممکن است دوباره بیماریزایی کند.
همچنین خطر واردات ویروس از کشورهای درگیر وجود دارد، بهخصوص اگر افراد واکسینه نشده باشند. پس حتی در مناطقی که تقریباً پاک هستند، حفظ پوشش واکسن و مراقبتهای بهداشتی مهم است.
نتیجهگیری
فلج اطفال — اگرچه در گذشته بحران بزرگی بود — امروز با پیشرفت پزشکی و واکسیناسیون قابل کنترل و پیشگیری است.
- پولیوویروس عامل بیماری است؛
- انتقال ویروس از طریق مسیر دهانی–مدفوعی است؛
- اکثریت افراد هیچ علامتی ندارند، اما برخی ممکن است دچار فلج دائم شوند؛
- درمان حمایتی است و پیشگیری (واکسیناسیون) اصلیترین روش مقابله؛
- مراقبت مناسب، واکسینه کردن کامل کودکان و افزایش آگاهی عمومی، کلید ریشهکنی قطعی بیماری است.
- با این اقدامات، خانوادهها میتوانند آرامش خاطر داشته باشند و خیال خود را از آینده فرزندانشان راحت کنند.
منابع / رفرنسها
- Simões EAF. «Polioviruses». در: Kliegman RM و همکاران، ویرایش ۲۱، Nelson Textbook of Pediatrics. فیلادلفیا: Elsevier; 2020: فصل ۲۷۶.
- Centers for Disease Control and Prevention (CDC). «Clinical Overview of Poliomyelitis». بروزرسانی ۹ می ۲۰۲۴.
- World Health Organization (WHO). «Poliomyelitis (Polio)». صفحه رسمی بیماری. بروزرسانی ۲۰۲۵.
- European Centre for Disease Prevention and Control (ECDC). «Poliomyelitis: Factsheet». نوامبر ۲۰۲۳.
- Mehndiratta MM و همکاران. “Poliomyelitis: Historical Facts, Epidemiology, and Current Challenges.” ۲۰۱۴. مقاله مرور سیستماتیک.
- Hawaii State Department of Health. «Poliomyelitis (Polio) Fact Sheet». ۲۰۱۸.



