تعویض مفصل زانو یا TKA – Total Knee Arthroplasty (بهمعنای تعویض کامل مفصل زانو)، یکی از شایعترین و موفقترین عملهای ارتوپدی است. سالانه میلیونها نفر در سراسر جهان این جراحی را انجام میدهند و از درد مزمن، محدودیت حرکتی و لنگش رها میشوند. بیشتر بیماران پس از چند هفته زندگی کاملاً طبیعی را از سر میگیرند و حتی فراموش میکنند که مفصل مصنوعی دارند.
اما در کنار این موفقیت بزرگ، یک ترس قدیمی و عمیق در ذهن تمام جراحان وجود دارد؛ ترسی که حتی با گذشت سالها تجربه هم بهطور کامل از بین نمیرود:
عفونت مفصل مصنوعی یا PJI – Periprosthetic Joint Infection.
جراحان زانو در سراسر دنیا با این جمله آشنا هستند:
«عفونت، بدترین کابوس جراح تعویض مفصل است.»
به همین دلیل است که تقریباً همهٔ جراحان هر بار که بیمار را برای تعویض مفصل زانو به اتاق عمل میبرند، تمام توان، دقت، زمان، انرژی و حتی نگرانیهای درونیشان را صرف کاهش احتمال عفونت میکنند.
این حساسیت تصادفی نیست.
عفونت مفصل مصنوعی میتواند:
- نتیجهٔ جراحی را بر باد دهد
- بیمار را ماهها گرفتار کند
- نیاز به چندین جراحی پیدا کند
- هزینههای سنگینی تحمیل کند
- زانو را به عملکرد اولیه برنگرداند
- و حتی باعث ناتوانی دائمی شود
مطابق نظر یکی از جراحان برجسته و با تجربه ارتوپدی ایران، دکتر افشاریان جراح و متخصص ارتوپدی که همیشه بر آن تأکید دارد، عفونت تعویض مفصل میتواند تمام زحمات یک عمل موفق را در یک لحظه نابود کند. همین واقعیت کافی است که بدانیم چرا جراحان چنین ترسی دارند.
در این مقاله از صفر تا صد موضوع را توضیح میدهم، با زبانی ساده ولی کامل، علمی و دقیق.
مفصل مصنوعی چیست و چرا نسبت به عفونت حساس است؟
برای درک ترس جراحان، ابتدا باید بدانیم مفصل مصنوعی چه ساختاری دارد و چرا در برابر عفونت آسیبپذیر است.
۱) مفصل طبیعی چگونه از خود محافظت میکند؟
بدن انسان یک سیستم دفاعی عظیم دارد که همیشه در حال محافظت از ماست.
در مفصل طبیعی:
- خونرسانی فراوان وجود دارد
- سلولهای ایمنی بهسرعت به محل آسیب میرسند
- بافتهای زنده توانایی ترمیم و دفاع دارند
اگر میکروب وارد مفصل طبیعی شود، سیستم ایمنی مثل یک ارتش مجهز عمل میکند و آن را از بین میبرد.
۲) اما مفصل مصنوعی…
مفصل مصنوعی از فلز، پلاستیک و گاهی سرامیک ساخته شده است.
این مواد:
- خونرسانی ندارند
- سلول ایمنی ندارند
- قدرت دفاع از خود ندارند
- قدرت ترمیم ندارند
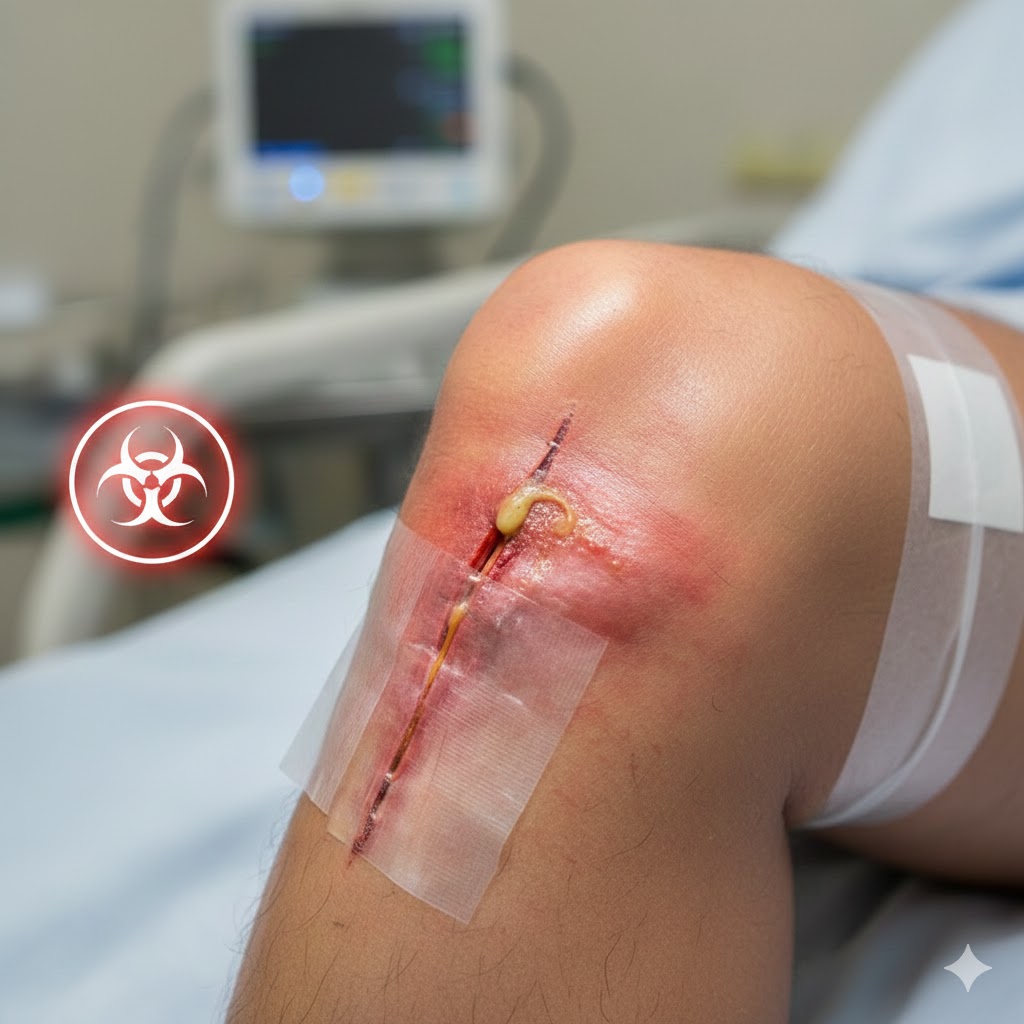
به همین دلیل، اگر حتی یک میکروب روی سطح فلزی مفصل بنشیند، میتواند رشد کند و یک لایه محافظ به نام بیوفیلم – Biofilm بسازد.
بیوفیلم چیست؟
بیوفیلم یک پوشش چسبناک و محافظ است که باکتریها دور خود ایجاد میکنند تا:
- آنتیبیوتیک نتواند به آنها برسد
- سلولهای ایمنی آنها را پیدا نکنند
- عفونت مزمن و طولانی شود
این یعنی:
اگر عفونت روی مفصل مصنوعی شکل بگیرد، درمانش بهسادگی عفونتهای معمولی نیست.
چرا عفونت تعویض مفصل زانو چنین ترسناک است؟
دلایل آن بسیار زیاد است، ولی مهمترینها را با زبان ساده توضیح میدهم:
۱) درمان بسیار سخت و طولانی
مثلاً یک عفونت پوستی ساده با چند قرص آنتیبیوتیک خوب میشود.
اما عفونت مفصل مصنوعی معمولاً نیاز دارد به:
- جراحی شستشو
- تعویض لاینر
- برداشتن کامل پروتز
- گذاشتن فاصلهدهندهٔ آنتیبیوتیکی
- بستری طولانی
- مصرف چندماهه آنتیبیوتیک
- جراحی مجدد
این روند گاهی ۴ تا ۱۲ ماه طول میکشد.
۲) نتیجهٔ جراحی اولیه ممکن است از بین برود
جراحی تعویض مفصل زانو قرار است:
- درد را کم کند
- حرکت را زیاد کند
- کیفیت زندگی را بالا ببرد
اما عفونت میتواند:
- تمام این مزایا را از بین ببرد
- زانو را خشک کند
- زانو را بیثبات کند
- مفصل را مجبور به خروج کامل کند
و حتی بعد از درمان موفق، بیمار ممکن است هرگز مثل قبل راه نرود.
۳) بار روانی شدید برای بیمار
بیمار با عفونت مفصل مصنوعی دچار:
- درد مزمن
- اضطراب
- ترس طولانی
- افسردگی
- بیخوابی
- نگرانی مالی
- ناتوانی موقت یا دائم
میشود.
این شرایط بسیار سخت است.
۴) بار روانی زیاد برای جراح
جراحان همیشه مراقباند، اما حتی بهترین جراحان دنیا نیز ممکن است با عفونت مواجه شوند، چون همیشه همه چیز تحت کنترل انسان نیست.
وقتی عفونت رخ میدهد:
- جراح نگران بیمار میشود
- ممکن است مجبور به چندین جراحی شود
- از نظر اخلاقی تحت فشار میرود
- از نظر حرفهای احساس سنگینی میکند
- گاهی با شکایت یا نارضایتی بیمار مواجه میشود
همهٔ اینها باعث میشود عفونت برای جراح یک کابوس واقعی باشد.
۵) هزینههای بسیار سنگین
در بسیاری از کشورها:
- هزینهٔ درمان عفونت ۵ تا ۱۰ برابر عمل اولیه است
- بیمهها همیشه کامل پرداخت نمیکنند
- هزینهٔ داروها، بستریها و جراحیها بسیار بالاست
بیمار ممکن است:
- شغلش را از دست بدهد
- نتواند فعالیت روزمره انجام دهد
- نیاز به مراقبت در منزل داشته باشد
اینها هم برای بیمار سخت است و هم برای خانوادهاش.
عفونت چطور ایجاد میشود؟
برای جلوگیری از عفونت، باید بدانیم چطور وارد مفصل میشود.
سه راه اصلی تبدیل به «ورودی» عفونت میشوند:
۱) عفونت حین جراحی (Early Infection)
در اتاق عمل همه چیز استریل است، اما:
- باکتریهای پوست
- هوای محیط
- ابزار
- لباس
- ریسک طولانی شدن جراحی
هر چند بسیار نادر، اما ممکن است مقدار ناچیزی میکروب وارد مفصل شود.
۲) عفونت بعد از جراحی (Delayed Infection)
این عفونت معمولاً از:
- باز نشدن خوب زخم
- ترشح طولانی
- پانسمانهای آلوده
- لمس زخم با دست غیرتمیز
- دوش زودهنگام
- خونریزی زیر پوست
- مشکلات سیستم ایمنی
رخ میدهد.
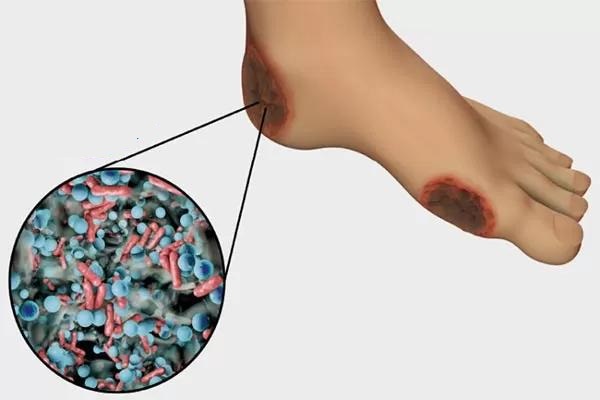
۳) عفونت از طریق خون (Late Hematogenous Infection)
این نوع بسیار مهم است.
گاهی سالها بعد از عمل، اگر فرد دچار:
- عفونت دندان
- عفونت ادرار
- عفونت ریه
- گلودرد چرکی
- عفونت پوستی
شود، میکروب وارد خون شده و خودش را به مفصل مصنوعی میرساند.
چون مفصل مصنوعی سیستم دفاعی ندارد، میکروب روی آن مینشیند و تکثیر میشود.
به همین دلیل همیشه توصیه میشود:
افرادی که مفصل مصنوعی دارند، هر عفونت سادهای را جدی بگیرند.
چه کسانی بیشتر در معرض عفونت هستند؟
۱) بیماران دیابتی
قند بالا باعث:
- کاهش ایمنی
- اختلال در بهبود زخم
- افزایش رشد باکتریها
میشود.
۲) بیماران چاق
چون:
- جریان خون بافت چربی کم است
- برش جراحی بزرگتر است
- زخم دیرتر خوب میشود
- احتمال ترشح بیشتر است
۳) بیماران با بیماری کلیوی
بهخاطر ضعف سیستم ایمنی و تجمع سموم.
۴) مصرفکنندگان سیگار
سیگار خونرسانی پوست و بافت را کم میکند.
۵) بیماران با سیستم ایمنی ضعیف
به علت:
- مصرف کورتون
- داروهای سرکوبکننده
- بیماریهای خودایمنی
۶) سابقهٔ عفونت قبلی در همین مفصل یا مفاصل دیگر
۷) وجود زخم باز یا عفونت فعال در بدن
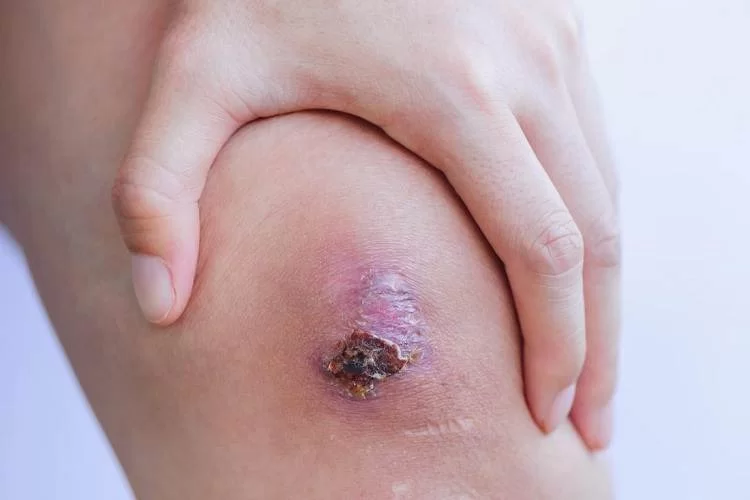
بخش ۵: علائم عفونت چیست؟
علائم بسته به زمان بروز عفونت متفاوت است، اما معمولاً شامل:
- درد شدید و غیرعادی
- تورم زیاد
- گرمی مفصل
- قرمزی
- ترشح چرکی
- تب
- کاهش دامنه حرکتی
- ناتوانی در راه رفتن
- افزایش سفتی زانو
اگر بیمار هر کدام از اینها را دید، باید فوراً با جراح تماس بگیرد.
جراحان چگونه از عفونت جلوگیری میکنند؟
این بخش نشان میدهد چرا جراحان چنین وسواسی دارند.
۱) انتخاب بیمار مناسب
جراح از چند هفته قبل:
- قند خون را کنترل میکند
- وزن بیمار را بررسی میکند
- مشکلات پوستی را درمان میکند
- بیماریهای عفونی را رفع میکند
۲) آمادهسازی قبل از جراحی
شامل:
- آنتیبیوتیک پروفیلاکسی
- شستشوی پوست
- ضدعفونی دقیق
- استفاده از لباس و محیط استریل
۳) اتاق عمل با استاندارد بالا
معمولاً از سیستم:
- Laminar Flow
- استفاده از فیلترهای مخصوص
استفاده میشود تا تعداد میکروبهای هوا به حداقل برسد.
۴) تکنیک جراحی دقیق
جراحان تلاش میکنند:
- مدت جراحی را کوتاه کنند
- بافت را کم آسیب دهند
- خونریزی را کم کنند
- پروتز را دقیق جاگذاری کنند
۵) کنترل زخم پس از عمل
جزو مهمترین عوامل است.
۶) آموزش بیمار
بیمار باید بداند:
- پانسمان چه زمانی عوض میشود
- از حمام چه زمانی استفاده کند
- چه چیزهایی خطرناک است
البته در ایران و جهان، بسیاری از جراحان از جمله طبق شیوهای که دکتر افشاریان جراح و متخصص ارتوپدی برای بیماران توصیه میکند، آموزش کامل و مرحلهبهمرحله ارائه میدهند تا ریسک عفونت کم شود.
اگر عفونت رخ دهد، چه درمانهایی وجود دارد؟
۱) شستشو و تعویض لاینر (DAIR)
اگر عفونت تازه باشد.
۲) برداشتن پروتز + فاصلهدهنده آنتیبیوتیکی
برای عفونت مزمن.
۳) تعویض دو مرحلهای (Two-Stage Revision)
استاندارد طلایی درمان عفونت.
۴) تعویض یک مرحلهای (One-Stage Revision)
در بیماران خاص.
۵) آنتیبیوتیک طولانیمدت
گاهی ۳ تا ۱۲ ماه.
و در نهایت سوالی که باید مجدد بپرسیم:
بخش ۸: چرا جراحان اینقدر از عفونت میترسند؟
- عفونت سختترین عارضهٔ تعویض مفصل است.
- درمان آن بسیار زمانبر است.
- گاهی نتیجهٔ جراحی از بین میرود.
- بیوفیلم درمان را دشوار میکند.
- نیاز به چندین جراحی دارد.
- بار روانی زیادی بر بیمار وارد میشود.
- بار روانی زیادی بر جراح وارد میشود.
- هزینههای بالا تحمیل میکند.
- گاهی عملکرد زانو هرگز به حالت طبیعی برنمیگردد.
- امکان ناتوانی دائم وجود دارد.
- احتمال عود عفونت وجود دارد.
- مصرف طولانی آنتیبیوتیک سخت است.
- بستریهای مکرر بیمار را خسته میکند.
- بیوفیلم از بین بردن میکروب را سخت میکند.
- عفونت میتواند استخوان را تخریب کند.
- در بیماران مسن خطرناکتر است.
- گاهی پروتز دیگر قابل استفاده نیست.
- زندگی بیمار ماهها مختل میشود.
- خانواده بیمار تحت فشار قرار میگیرند.
- جراح احساس مسئولیت سنگینی میکند.
این مجموعهٔ عوامل باعث شده عفونت، بزرگترین کابوس جراحان زانو باشد.
رفرنسها
- Campbell’s Operative Orthopaedics, 14th Edition, Chapter “Periprosthetic Joint Infection”, pp. 3123–3147
- Insall & Scott Surgery of the Knee, 6th Edition – Chapter 93: Infection After TKA, pp. 2251–2280
- Parvizi J, et al. “Definition of PJI” – JBJS, 2011; 93:1355–1364
- Tande AJ, Patel R. “Prosthetic Joint Infection” – Clin Microbiol Rev, 2014; 27:302–345
- Kurtz SM, et al. “Economic Burden of PJI” – CORR, 2012; 470:7–15
- International Consensus Meeting on PJI (ICM), 2018 – full proceedings
- AAOS Clinical Guidelines on PJI, 2021