ترشح از زخم جراحی تعویض مفصل زانو در دو هفته اول پس از عمل، یکی از شایعترین و در عین حال حساسترین موضوعاتی است که بیماران و خانوادههای آنان با آن مواجه میشوند. بسیاری از بیماران انتظار دارند که زخم جراحی بلافاصله پس از عمل کاملاً خشک باشد و هرگونه رطوبت یا لکه روی پانسمان را نشانهای از بروز عفونت تلقی میکنند. این در حالی است که از نظر علمی و بالینی، زخم حاصل از تعویض مفصل زانو به دلیل وسعت برش، میزان دستکاری بافتها و تغییرات عمیق در ساختار مفصل، رفتاری متفاوت از زخمهای کوچک و سطحی دارد. نادیده گرفتن این تفاوت میتواند منجر به اضطراب بیمورد یا برعکس، تأخیر خطرناک در تشخیص عوارض شود.
در جریان جراحی تعویض مفصل زانو، لایههای مختلف پوست، بافت زیرجلدی، عضلات، کپسول مفصلی و استخوانها همگی درگیر میشوند. بدن برای ترمیم این حجم از آسیب کنترلشده، وارد یک فاز التهابی طبیعی میشود که هدف آن کنترل خونریزیهای ریز، پاکسازی بافت آسیبدیده و آغاز فرآیند ترمیم است. یکی از پیامدهای این پاسخ التهابی، افزایش نفوذپذیری عروق و خروج مقدار محدودی مایع به فضای اطراف زخم است که میتواند به شکل ترشح زخم تعویض مفصل زانو دیده شود. این ترشح معمولاً شفاف یا صورتی کمرنگ است و در صورتی که سیر کاهشی داشته باشد، در اغلب بیماران بخشی از روند طبیعی بهبود زخم تعویض مفصل زانو محسوب میشود.
آنچه اهمیت بالینی دارد، صرف وجود ترشح نیست، بلکه الگوی ترشح در طول زمان است. زخم سالم معمولاً هر روز خشکتر میشود و نیاز به تعویض مکرر پانسمان کاهش پیدا میکند. اگر ترشح زخم تعویض مفصل زانو بهجای کاهش، ثابت بماند یا افزایش یابد، باید به عواملی مانند فشار بیش از حد به زخم، ورم قابل توجه مفصل، اختلالات انعقادی، یا مشکلات زمینهای بیمار فکر کرد. در این مرحله، تشخیص افتراقی بین روند طبیعی ترمیم و شروع یک مشکل بالقوه اهمیت پیدا میکند و تصمیمگیری عجولانه یا بیتوجهی هر دو میتوانند پیامدهای منفی داشته باشند.
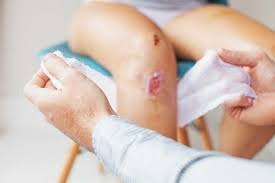
مراقبت از زخم تعویض زانو در این دو هفته ابتدایی نقش تعیینکنندهای در نتیجه نهایی جراحی دارد. پانسمان مناسب، تعویض اصولی آن، جلوگیری از آلودگی محیطی و پرهیز از دستکاری غیرضروری زخم، همگی در کاهش خطر عفونت تعویض مفصل زانو مؤثر هستند. تجربه بالینی نشان داده است بیمارانی که آموزش مناسبی درباره نحوه مراقبت از زخم تعویض زانو دریافت میکنند، همکاری بهتری در دوره نقاهت دارند و اضطراب کمتری را تجربه میکنند. این آموزشها باید به زبان ساده اما دقیق ارائه شوند تا بیمار بتواند علائم طبیعی را از علائم هشداردهنده تشخیص دهد.
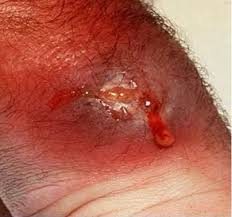
علائم خطر زخم تعویض زانو زمانی مطرح میشوند که تغییرات مشخصی در ظاهر یا رفتار زخم ایجاد شود. افزایش حجم ترشح، تغییر رنگ آن به زرد یا سبز، ایجاد بوی ناخوشایند، افزایش درد موضعی یا قرمزی منتشر اطراف زخم، همگی میتوانند نشاندهنده خروج زخم از مسیر طبیعی بهبود باشند. در چنین شرایطی، احتمال عفونت تعویض مفصل زانو مطرح میشود و ارزیابی فوری پزشکی ضرورت پیدا میکند. تأخیر در برخورد با این علائم میتواند باعث درگیری لایههای عمقیتر و پیچیدهتر شدن درمان شود.
بهبود زخم تعویض مفصل زانو یک فرآیند یکنواخت در همه بیماران نیست و تحت تأثیر عوامل متعددی قرار دارد. سن بیمار، وضعیت تغذیه، بیماریهای زمینهای مانند دیابت، مصرف داروهای خاص و حتی کیفیت پوست، همگی میتوانند بر سرعت و کیفیت ترمیم زخم اثر بگذارند. به همین دلیل، در برخی بیماران ممکن است ترشح زخم تعویض مفصل زانو کمی طولانیتر از حد انتظار ادامه یابد، بدون آنکه الزاماً به معنی عفونت باشد. در این موارد، ارزیابی بالینی دقیق و پیگیری منظم اهمیت بیشتری از اقدامات عجولانه دارد.
از نگاه بالینی، همانطور که دکتر افشاریان، جراح و متخصص ارتوپدی، تأکید میکند، تشخیص بهموقع تفاوت بین ترشح طبیعی و غیرطبیعی زخم میتواند از بسیاری از عوارض جدی پس از تعویض مفصل زانو پیشگیری کند. این تشخیص نه بر اساس یک مشاهده لحظهای، بلکه بر پایه بررسی روند ترشح، وضعیت عمومی بیمار و وجود یا عدم وجود علائم خطر انجام میشود. چنین نگاهی باعث میشود هم از درمانهای غیرضروری پرهیز شود و هم موارد واقعی عفونت تعویض مفصل زانو در مراحل اولیه شناسایی شوند.
برای درک درست ترشح زخم تعویض مفصل زانو در دو هفته اول، لازم است نگاه خود را از «خوب یا بد بودنِ مطلق» به سمت «تحلیل علت و پیامد» تغییر دهیم. زخم جراحی پس از تعویض مفصل زانو، یک ساختار پویا است که همزمان تحت تأثیر فرآیندهای التهابی، مکانیکی و متابولیک قرار دارد. بدن در این مرحله در حال ایجاد تعادل بین ترمیم بافت، کنترل التهاب و جلوگیری از عفونت است. هر عاملی که این تعادل را برهم بزند، میتواند باعث افزایش یا تداوم ترشح شود. بنابراین ترشح زخم تعویض مفصل زانو را باید نتیجه برهمکنش چند عامل دانست، نه صرفاً یک علامت جداگانه.

یکی از مهمترین دلایل ادامهدار شدن ترشح زخم، باقی ماندن مایع در عمق بافتهاست. پس از جراحی، ممکن است در فضای زیرجلدی یا اطراف مفصل، هماتوم یا سروما ایجاد شود. این تجمع مایع، بهویژه اگر بهخوبی تخلیه نشود یا تحت فشار قرار نگیرد، میتواند بهصورت نشت تدریجی از لبههای زخم ظاهر شود. از نظر فیزیولوژیک، بدن تلاش میکند این مایع را به بیرون هدایت کند، اما همین مسیر خروجی میتواند مانع بسته شدن کامل زخم شود. در چنین شرایطی، بهبود زخم تعویض مفصل زانو به تعویق میافتد و خطر آلودگی میکروبی افزایش پیدا میکند.
عامل مهم دیگر، ورم قابل توجه اندام تحتانی در روزهای ابتدایی پس از عمل است. تورم زیاد باعث افزایش فشار بافتی و کشیده شدن لبههای زخم میشود. این کشش مکانیکی میتواند ریزشکافهایی در محل ترمیم ایجاد کند که هرچند از بیرون واضح نیستند، اما برای خروج مایع کافیاند. به همین دلیل است که کنترل ورم، بخش جداییناپذیر مراقبت از زخم تعویض زانو محسوب میشود. بالا نگه داشتن اندام، تنظیم میزان فعالیت روزانه و رعایت توصیههای فیزیوتراپی، همگی نقش مستقیمی در کاهش ترشح زخم تعویض مفصل زانو دارند، حتی اگر در نگاه اول بیارتباط به نظر برسند.
داروها نیز نقش مهمی در الگوی ترشح دارند. بسیاری از بیماران پس از تعویض مفصل زانو، داروهای ضدانعقاد یا ضدپلاکت دریافت میکنند تا خطر لخته شدن خون کاهش یابد. اگرچه این داروها ضروریاند، اما میتوانند باعث افزایش خونابه و طولانیتر شدن ترشح زخم شوند. این مسئله بهویژه در بیمارانی که دوز داروها بهدرستی تنظیم نشده یا همزمان داروهای مشابه دیگری مصرف میکنند، اهمیت بیشتری پیدا میکند. در چنین مواردی، ادامه ترشح زخم تعویض مفصل زانو لزوماً به معنی عفونت نیست، اما نیازمند ارزیابی دقیق و گاهی تعدیل درمان دارویی است تا مسیر بهبود زخم تعویض مفصل زانو مختل نشود.
در کنار عوامل موضعی و دارویی، ویژگیهای فردی بیمار نیز نقش تعیینکننده دارند. بیماریهایی مانند دیابت، چاقی، سوءتغذیه یا اختلالات ایمنی میتوانند فرآیند ترمیم زخم را کند کنند. در این بیماران، حتی ترشحهای خفیف نیز باید با حساسیت بیشتری پیگیری شوند، زیرا آستانه بروز عفونت تعویض مفصل زانو پایینتر است. در واقع، آنچه در یک بیمار سالم میتواند طبیعی تلقی شود، در بیماری با زمینههای پرخطر ممکن است علامت هشداردهنده باشد. این تفاوت فردی، دلیل اصلی آن است که برخورد با ترشح زخم تعویض مفصل زانو نباید نسخه واحد برای همه بیماران داشته باشد.
مراقبت از زخم تعویض زانو در این مرحله باید هدفمند و آگاهانه باشد. پانسمان مناسب، نه بیش از حد فشاری و نه بیش از حد شل، میتواند به کاهش فضای مرده و کنترل ترشح کمک کند. تعویض بیشازحد پانسمان، بهویژه بدون دلیل مشخص، میتواند پوست اطراف زخم را تحریک کرده و خود باعث تشدید ترشح شود. از سوی دیگر، بیتوجهی به پانسمانی که بهطور مکرر خیس میشود نیز خطرناک است. تعادل بین این دو رویکرد، اساس مراقبت صحیح از زخم تعویض زانو است و نیاز به آموزش دقیق بیمار و همراهان دارد.
علائم خطر زخم تعویض زانو زمانی معنا پیدا میکنند که در کنار الگوی ترشح بررسی شوند. برای مثال، ترشحی که حجم آن کم است اما روزها بدون کاهش ادامه دارد، از نظر بالینی نگرانکنندهتر از ترشح بیشتری است که طی چند روز بهوضوح رو به کاهش میرود. همچنین تغییر ناگهانی در رنگ یا بوی ترشح، حتی اگر مقدار آن زیاد نباشد، میتواند نشانه شروع یک فرآیند غیرطبیعی باشد. همراهی این تغییرات با افزایش درد، محدودیت عملکرد یا احساس ناخوشی عمومی، احتمال عفونت تعویض مفصل زانو را تقویت میکند و نیاز به بررسی فوری دارد.
نکتهای که گاهی نادیده گرفته میشود، اهمیت «زمان» در ارزیابی ترشح است. بسیاری از متخصصان معتقدند اگر ترشح زخم تعویض مفصل زانو با وجود مراقبت مناسب، بیش از چند روز بدون روند کاهشی ادامه پیدا کند، باید آستانه حساسیت بالاتر برود. هدف از این حساسیت، پیشگیری از عفونت تعویض مفصل زانو در مراحل اولیه است؛ زیرا درمان زودهنگام در این مرحله بسیار سادهتر و کمهزینهتر از مواجهه با عفونت تثبیتشده پروتز خواهد بود. این نگاه پیشگیرانه، یکی از اصول مهم در مدیریت بیماران پس از تعویض مفصل زانو است.
در مجموع، ترشح زخم تعویض مفصل زانو در دو هفته اول یک پدیده چندعاملی است که نیاز به تحلیل دقیق دارد. نه میتوان هر ترشحی را بیاهمیت دانست و نه میتوان همه آنها را به عفونت نسبت داد. آنچه اهمیت دارد، شناخت عوامل مؤثر، توجه به علائم خطر زخم تعویض زانو و پیگیری روند بهبود زخم تعویض مفصل زانو در بستر شرایط فردی بیمار است. در بخش سوم، بهطور مشخص به اقدامات عملی در مواجهه با ترشح پایدار، زمان مناسب انجام بررسیهای تکمیلی، و معیارهایی که احتمال عفونت تعویض مفصل زانو را افزایش میدهند خواهیم پرداخت و در همان بخش، نقلقول علمی و جمعبندی نهایی ارائه خواهد شد.
وقتی ترشح زخم تعویض مفصل زانو از محدوده طبیعی عبور میکند و با وجود مراقبتهای اولیه همچنان ادامه مییابد، مرحلهای فرا میرسد که تصمیمگیری بالینی باید دقیقتر و فعالتر شود. در این شرایط، هدف اصلی پزشک صرفاً خشک شدن ظاهری زخم نیست، بلکه پیشگیری از پیشرفت به سمت عفونت تعویض مفصل زانو است؛ عارضهای که در صورت تثبیت، میتواند پیامدهای جدی برای عملکرد مفصل و حتی سلامت عمومی بیمار داشته باشد. به همین دلیل، در دو هفته اول پس از عمل، برخورد با ترشح پایدار باید بر اساس منطق زمانمحور و شواهد علمی انجام شود، نه صرفاً بر اساس حدس یا تجربه شخصی.
در عمل بالینی، نخستین گام در مواجهه با ترشح مداوم، بازبینی همه عوامل قابل اصلاح است. این بازبینی شامل ارزیابی دقیق پانسمان، میزان فشار واردشده به زخم، شدت ورم اندام، سطح فعالیت بیمار و داروهای مصرفی میشود. گاهی اصلاح ساده پانسمان یا کاهش موقت دامنه حرکتی میتواند باعث قطع ترشح و تسریع بهبود زخم تعویض مفصل زانو شود. اما اگر با وجود این اقدامات، ترشح زخم تعویض مفصل زانو همچنان ادامه داشته باشد، نباید زمان را از دست داد. تجربه بالینی و مطالعات علمی نشان دادهاند که تأخیر در این مرحله میتواند فرصت مداخله ساده را از بین ببرد.
در همین زمینه، Javad Parvizi و همکاران در صفحه 113کتاب Periprosthetic Joint Infection: Practical Management Guide بهصراحت اشاره میکنند که ادامه ترشح زخم پس از جراحیهای تعویض مفصل، یک علامت هشداردهنده مهم محسوب میشود و نباید آن را بیاهمیت تلقی کرد. آنها مینویسند که ترشح پایدار، بهویژه اگر بیش از چند روز ادامه یابد، میتواند مسیر ورود میکروارگانیسمها را فراهم کرده و زمینهساز عفونت پروتز شود. این تأکید علمی نشان میدهد که ارتباط بین ترشح زخم و عفونت تعویض مفصل زانو یک فرض ذهنی نیست، بلکه بر پایه شواهد بالینی شکل گرفته است.
از نظر عملی، زمانی که ترشح زخم تعویض مفصل زانو بیش از حدود پنج تا هفت روز ادامه پیدا کند یا الگوی آن رو به بدتر شدن برود، آستانه مداخله تهاجمیتر پایین میآید. در این مرحله، پزشک ممکن است انجام بررسیهای تکمیلی مانند آزمایشهای التهابی یا آسپیراسیون مفصل را مدنظر قرار دهد تا احتمال عفونت تعویض مفصل زانو دقیقتر ارزیابی شود. نکته مهم این است که این تصمیمها باید پیش از مصرف بیهدف آنتیبیوتیک گرفته شوند، زیرا درمان نابجای دارویی میتواند تشخیص را دشوار کرده و نتایج کشت را مخدوش کند. این اصل، یکی از پایههای مدیریت علمی عوارض زخم پس از تعویض مفصل است.
در برخی بیماران، استفاده از روشهایی مانند پانسمانهای پیشرفته یا سیستمهای فشار منفی میتواند به کنترل ترشح و بسته شدن بهتر زخم کمک کند. این روشها بهویژه در بیمارانی که عوامل خطر مانند چاقی یا دیابت دارند، میتوانند نقش حمایتی مؤثری ایفا کنند. با این حال، این اقدامات نباید باعث ایجاد حس امنیت کاذب شوند. اگر علائم خطر زخم تعویض زانو مانند افزایش درد، قرمزی منتشر، گرمی موضعی یا تب ظاهر شوند، حتی پیشرفتهترین پانسمانها نیز جایگزین ارزیابی جدی پزشکی نخواهند بود. در چنین شرایطی، احتمال عفونت تعویض مفصل زانو باید در اولویت قرار گیرد.
از نگاه بالینی، همانطور که دکتر افشاریان، جراح و متخصص ارتوپدی، تأکید میکند، کلید موفقیت در برخورد با ترشح زخم تعویض مفصل زانو، تشخیص بهموقع و تصمیمگیری متعادل است. نه بیتفاوتی و نه مداخله شتابزده، هیچکدام به نفع بیمار نیستند. بررسی روند ترشح، توجه به علائم خطر زخم تعویض زانو و در نظر گرفتن شرایط فردی بیمار، امکان پیشگیری از بسیاری از موارد عفونت تعویض مفصل زانو را فراهم میکند و در عین حال از درمانهای غیرضروری جلوگیری مینماید.
در جمعبندی نهایی، باید گفت ترشح زخم تعویض مفصل زانو در دو هفته اول پدیدهای است که میتواند در طیفی از طبیعی تا هشداردهنده قرار گیرد. شناخت این طیف، هم برای بیمار و هم برای پزشک اهمیت دارد. وقتی ترشح رو به کاهش است و علائم خطر وجود ندارد، مراقبت اصولی از زخم تعویض زانو و پیگیری منظم معمولاً کافی است. اما اگر ترشح پایدار بماند، الگوی آن تغییر کند یا با علائم هشداردهنده همراه شود، احتمال عفونت تعویض مفصل زانو مطرح میشود و نیاز به اقدام سریع و هدفمند وجود دارد. این رویکرد متعادل، بهترین راه برای حفظ عملکرد مفصل و دستیابی به بهبود زخم تعویض مفصل زانو به شکلی ایمن و پایدار است.
منابع
- Parvizi J, Gehrke T. Periprosthetic Joint Infection: Practical Management Guide. Jaypee Brothers Medical Publishers; 2014. p.112.
- Campbell WC, Canale ST, Beaty JH. Campbell’s Operative Orthopaedics. 13th ed. Elsevier; 2017. p.385–389.
- Insall JN, Scott WN. Surgery of the Knee. 5th ed. Elsevier; 2012. p.1553–1558.
- Fehring TK, Odum S. Wound complications after total knee arthroplasty. Clin Orthop Relat Res. 2000;380:35–39.
- Patel VP, Walsh M, Sehgal B, et al. Factors associated with prolonged wound drainage after TKA. J Bone Joint Surg Am. 2007;89:33–38.
- Jaberi FM, Parvizi J, Haytmanek CT, et al. Persistent wound drainage after TJA. Clin Orthop Relat Res. 2008;466:1368–1371.
- Shahi A, Parvizi J. Prevention of periprosthetic joint infection. Arch Bone Jt Surg. 2015;3:72–81.
- Dennis DA. Wound complications in total knee arthroplasty. Orthopedics. 1997;20:837–841.
- Hansen E, Durinka JB, Costanzo JA, et al. Negative pressure therapy for persistent wound drainage. Clin Orthop Relat Res. 2013;471:3230–3236.
- Simons MJ, Amin NH, Scuderi GR. Management of wound problems after TKA. J Am Acad Orthop Surg. 2017;25:547–555.
- Springer BD, Scuderi GR. Wound healing in arthroplasty. J Arthroplasty. 2013;28:162–166.
- McNally M, Sousa R, Wouthuyzen-Bakker M, et al. The EBJIS definition of PJI. Bone Joint J. 2021;103-B:18–25.
- Rockwood CA, Green DP. Rockwood and Green’s Fractures in Adults. 8th ed. Wolters Kluwer; 2015. p.112–115.
- AAOS. Diagnosis and Prevention of Periprosthetic Joint Infections Clinical Practice Guideline. 2019. p.42–46.
- Zmistowski B, Parvizi J. Management of early postoperative infection. Orthop Clin North Am. 2016;47:1–9.



